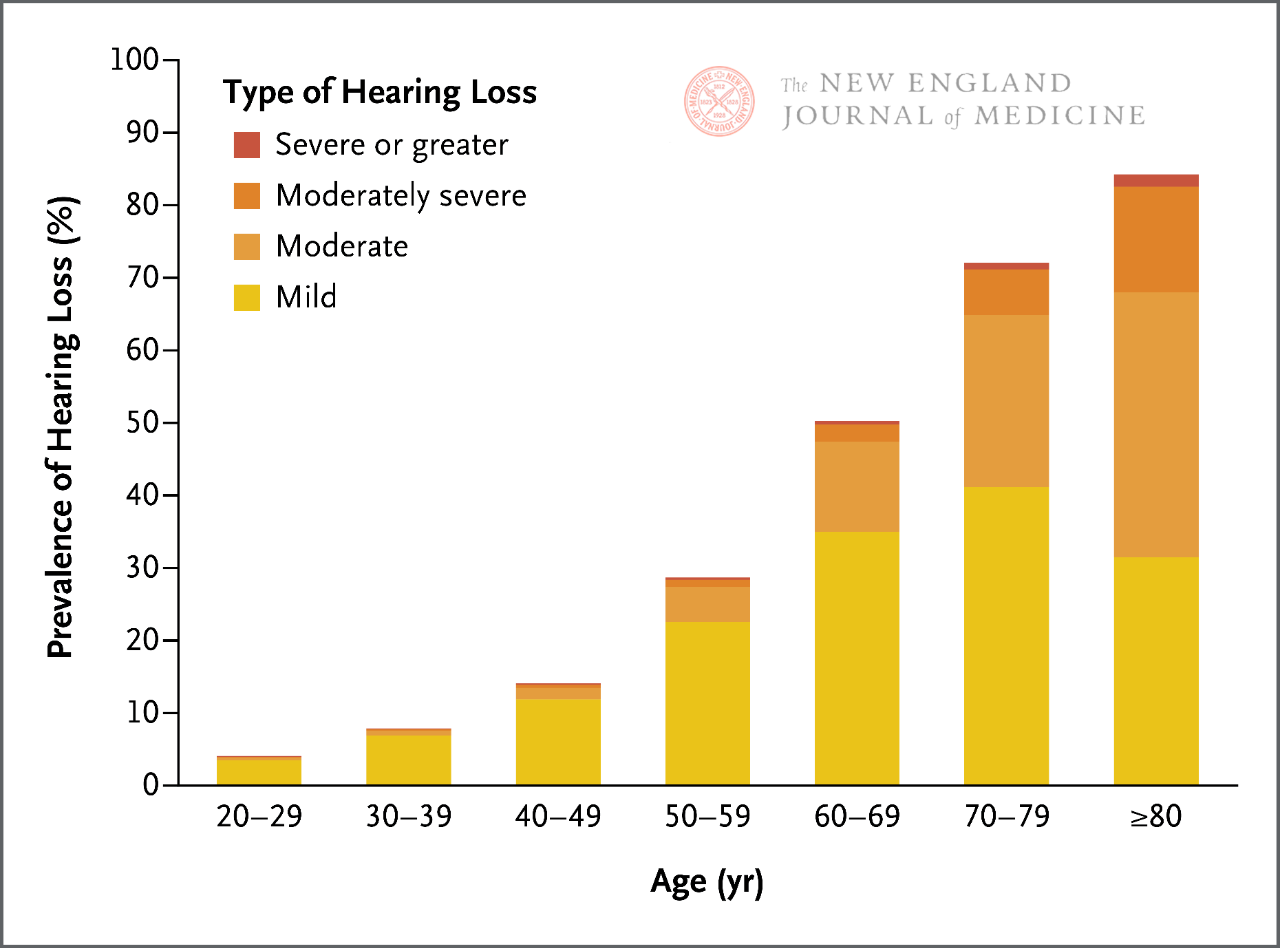
По влегувањето во зрелоста, човечкиот слух постепено се намалува. На секои 10 години, инциденцата на губење на слухот речиси се дуплира, а две третини од возрасните на возраст ≥ 60 години страдаат од некоја форма на клинички значајно губење на слухот. Постои корелација помеѓу губењето на слухот и оштетувањето на комуникацијата, когнитивниот пад, деменцијата, зголемените медицински трошоци и други негативни здравствени исходи.
Секој постепено ќе доживее губење на слухот поврзано со возраста во текот на целиот свој живот. Човечката слушна способност зависи од тоа дали внатрешното уво (кохлеата) може точно да го кодира звукот во невронски сигнали (кои последователно се обработуваат и декодираат во значење од страна на церебралниот кортекс). Сите патолошки промени на патот од увото до мозокот можат да имаат негативни ефекти врз слухот, но губењето на слухот поврзано со возраста кое ја вклучува кохлеата е најчестата причина.
Карактеристика на губењето на слухот поврзано со возраста е постепеното губење на аудитивните клетки на влакнестите влакна во внатрешното уво одговорни за кодирање на звукот во нервни сигнали. За разлика од другите клетки во телото, аудитивните клетки на влакнестите влакна во внатрешното уво не можат да се регенерираат. Под кумулативните ефекти на различни етиологии, овие клетки постепено ќе се губат во текот на животот на една личност. Најважните фактори на ризик за губење на слухот поврзано со возраста вклучуваат постара возраст, посветла боја на кожа (што е индикатор за пигментација на кохлеата бидејќи меланинот има заштитен ефект врз кохлеата), машкост и изложеност на бучава. Други фактори на ризик вклучуваат фактори на ризик од кардиоваскуларни заболувања, како што се дијабетес, пушење и хипертензија, што може да доведе до микроваскуларно оштетување на кохлеарните крвни садови.
Човечкиот слух постепено се намалува како што влегуваат во зрелоста, особено кога станува збор за слушање звуци со висока фреквенција. Инциденцата на клинички значајно губење на слухот се зголемува со возраста, а на секои 10 години, инциденцата на губење на слухот речиси се дуплира. Затоа, две третини од возрасните на возраст ≥ 60 години страдаат од некоја форма на клинички значајно губење на слухот.
Епидемиолошките студии покажаа корелација помеѓу губењето на слухот и комуникациските бариери, когнитивниот пад, деменцијата, зголемените медицински трошоци и други негативни здравствени исходи. Во текот на изминатата деценија, истражувањата особено се фокусираа на влијанието на губењето на слухот врз когнитивниот пад и деменцијата, врз основа на овие докази, Комисијата за деменција на Лансет заклучи во 2020 година дека губењето на слухот во средната и старата возраст е најголемиот потенцијално модифицирачки фактор на ризик за развој на деменција, сочинувајќи 8% од сите случаи на деменција. Се шпекулира дека главниот механизам со кој губењето на слухот го зголемува когнитивниот пад и ризикот од деменција се негативните ефекти од губењето на слухот и недоволното аудитивно кодирање врз когнитивното оптоварување, атрофијата на мозокот и социјалната изолација.
Губењето на слухот поврзано со возраста постепено и суптилно ќе се манифестира во обете уши со текот на времето, без јасни активирачки настани. Тоа ќе влијае на слухот и јасноста на звукот, како и на секојдневното комуникациско искуство на луѓето. Лицата кои страдаат од лесна загуба на слухот честопати не сфаќаат дека нивниот слух се намалува и наместо тоа веруваат дека нивните тешкотии со слухот се предизвикани од надворешни фактори како што се нејасен говор и бучава во позадина. Лицата со тешка загуба на слухот постепено ќе забележат проблеми со јасноста на говорот дури и во тивки средини, додека зборувањето во бучни средини ќе се чувствува исцрпено бидејќи е потребен поголем когнитивен напор за обработка на атенуираните говорни сигнали. Вообичаено, членовите на семејството најдобро ги разбираат тешкотиите со слухот на пациентот.
При евалуација на проблемите со слухот кај пациентот, важно е да се разбере дека перцепцијата на слухот кај една личност зависи од четири фактори: квалитетот на влезниот звук (како што е слабеењето на говорните сигнали во простории со бучава во позадина или еха), механичкиот процес на пренесување на звукот преку средното уво до кохлеата (т.е. спроводлив слух), кохлеата ги претвора звучните сигнали во невронски електрични сигнали и ги пренесува до мозокот (т.е. сензорневрален слух) и церебралниот кортекс кој ги декодира невронските сигнали во значење (т.е. централна аудитивна обработка). Кога пациентот открива проблеми со слухот, причината може да биде кој било од четирите делови споменати погоре, а во многу случаи, повеќе од еден дел е веќе засегнат пред проблемот со слухот да стане очигледен.
Целта на прелиминарната клиничка евалуација е да се процени дали пациентот има лесно лечиво кондуктивно губење на слухот или други форми на губење на слухот што може да бараат дополнителна евалуација од страна на оториноларинголог. Кондуктивното губење на слухот што може да се третира од страна на матичните лекари вклучува отитис медиа и емболија на церумен, што може да се утврди врз основа на медицинска историја (како што е акутен почеток придружен со болка во увото и исполнетост на увото придружена со инфекција на горниот респираторен тракт) или отоскопско испитување (како што е комплетна емболија на церумен во ушниот канал). Придружните симптоми и знаци на губење на слухот што бараат дополнителна евалуација или консултација од страна на оториноларинголог вклучуваат исцедок од увото, абнормална отоскопија, перзистентен тинитус, вртоглавица, флуктуации или асиметрија на слухот или ненадејно губење на слухот без кондуктивни причини (како што е излив во средното уво).
Ненадејното сензорневрално губење на слухот е едно од ретките губење на слухот кое бара итна евалуација од страна на оториноларинголог (по можност во рок од 3 дена од почетокот), бидејќи раната дијагноза и употребата на глукокортикоидна интервенција можат да ги подобрат шансите за обновување на слухот. Ненадејното сензорневрално губење на слухот е релативно ретко, со годишна инциденца од 1/10000, најчесто кај возрасни на возраст од 40 години или повеќе. Во споредба со едностраното губење на слухот предизвикано од спроводливи причини, пациентите со ненадејно сензорневрално губење на слухот обично пријавуваат акутно, безболно губење на слухот на едното уво, што резултира со речиси целосна неможност да се слуша или разбира како другите зборуваат.
Моментално постојат повеќе методи за скрининг на губење на слухот покрај креветот на пациентот, вклучувајќи тестови со шепотење и тестови со извртување на прстите. Сепак, чувствителноста и специфичноста на овие методи на тестирање варираат во голема мера, а нивната ефикасност може да биде ограничена врз основа на веројатноста за губење на слухот поврзано со возраста кај пациентите. Особено е важно да се напомене дека како што слухот постепено се намалува во текот на животот на една личност (Слика 1), без оглед на резултатите од скринингот, може да се заклучи дека пациентот има одреден степен на губење на слухот поврзано со возраста врз основа на неговата возраст, симптоми што укажуваат на губење на слухот и без други клинички причини.
Потврдете и процените го губењето на слухот и упатете се кај аудиолог. За време на процесот на проценка на слухот, лекарот користи калибриран аудиометар во звучно изолираната просторија за да го тестира слухот на пациентот. Проценете го минималниот интензитет на звукот (т.е. прагот на слух) што пациентот може сигурно да го детектира во децибели во опсег од 125-8000 Hz. Нискиот праг на слух укажува на добар слух. Кај децата и младите возрасни, прагот на слух за сите фреквенции е близу до 0 dB, но со зголемување на возраста, слухот постепено се намалува, а прагот на слух постепено се зголемува, особено за звуци со висока фреквенција. Светската здравствена организација го класифицира слухот врз основа на просечниот праг на слухот на лицето на најважните звучни фреквенции за говор (500, 1000, 2000 и 4000 Hz), познат како просек од чисти тонови со четири фреквенции [PTA4]. Клиничарите или пациентите можат да го разберат влијанието на нивото на слух на пациентот врз функцијата и соодветните стратегии за управување врз основа на PTA4. Други тестови спроведени за време на тестовите за слух, како што се тестовите за слух на коскената спроводливост и разбирањето на јазикот, исто така можат да помогнат да се утврди дали причината за губење на слухот може да биде спроводливо губење на слухот или централно губење на слухот поради аудитивна обработка, и да обезбедат насоки за соодветни планови за рехабилитација на слухот.
Главната клиничка основа за справување со губењето на слухот поврзано со возраста е подобрување на достапноста на говорот и другите звуци во аудитивната средина (како што се музика и звучни аларми) за да се промовира ефикасна комуникација, учество во секојдневните активности и безбедност. Во моментов, не постои реставративна терапија за губење на слухот поврзано со возраста. Справувањето со оваа болест главно се фокусира на заштита на слухот, усвојување комуникациски стратегии за оптимизирање на квалитетот на дојдовните аудитивни сигнали (надвор од конкурентската бучава во позадина) и користење слушни апарати и кохлеарни импланти и друга технологија за слух. Стапката на употреба на слушни апарати или кохлеарни импланти кај популацијата на корисници (утврдена според слухот) е сè уште многу ниска.
Фокусот на стратегиите за заштита на слухот е да се намали изложеноста на бучава со држење подалеку од изворот на звук или намалување на јачината на звукот, како и користење уреди за заштита на слухот (како што се чепови за уши) доколку е потребно. Комуникациските стратегии вклучуваат охрабрување на луѓето да водат разговори лице в лице, држење на растојание со должина на раката за време на разговорите и намалување на бучавата во позадина. При комуникација лице в лице, слушателот може да прима појасни аудитивни сигнали, како и да ги гледа изразите на лицето и движењата на усните на говорникот, што му помага на централниот нервен систем да ги декодира говорните сигнали.
Слушните апарати остануваат главен метод на интервенција за лекување на губење на слухот поврзано со возраста. Слушните апарати можат да го засилат звукот, а понапредните слушни апарати можат да го подобрат и односот сигнал-шум на посакуваниот целен звук преку насочни микрофони и дигитална обработка на сигнали, што е клучно за подобрување на комуникацијата во бучни средини.
Слушните апарати што не се издаваат со рецепт се погодни за возрасни со лесно до умерено губење на слухот. Вредноста PTA4 е генерално помала од 60 dB, а оваа популација сочинува 90% до 95% од сите пациенти со губење на слухот. Во споредба со ова, слушните апарати што се издаваат со рецепт имаат повисоко ниво на излез на звук и се погодни за возрасни со потешко губење на слухот, но можат да се набават само од професионалци за слух. Откако пазарот ќе созрее, се очекува цената на слушните апарати што се продаваат без рецепт да биде споредлива со висококвалитетните безжични чепчиња за уши. Бидејќи перформансите на слушните апарати стануваат рутинска карактеристика на безжичните слушалки, слушните апарати што се продаваат без рецепт на крајот може да не се разликуваат од безжичните слушалки.
Доколку губењето на слухот е сериозно (вредноста на PTA4 генерално ≥ 60 dB) и сè уште е тешко да се разберат другите по употребата на слушни апарати, може да се прифати операција со кохлеарен имплант. Кохлеарните импланти се невронски протетски уреди кои кодираат звук и директно ги стимулираат кохлеарните нерви. Ги вградува оториноларинголог за време на амбулантска операција, која трае околу 2 часа. По имплантацијата, на пациентите им се потребни 6-12 месеци за да се прилагодат на слухот постигнат преку кохлеарни импланти и да ја перцепираат невронската електрична стимулација како значаен јазик и звук.
Време на објавување: 25 мај 2024 година