Трансплантацијата на бели дробови е прифатен третман за напредна белодробна болест. Во последните неколку децении, трансплантацијата на бели дробови постигна извонреден напредок во скринингот и евалуацијата на примателите на трансплантации, селекцијата, зачувувањето и алокацијата на белите дробови на донорите, хируршките техники, постоперативното лекување, лекувањето на компликациите и имуносупресијата.
За повеќе од 60 години, трансплантацијата на бели дробови еволуираше од експериментален третман до прифатен стандарден третман за опасни по живот белодробни заболувања. И покрај вообичаените проблеми како што се дисфункција на примарниот графт, хронична дисфункција на белите дробови при трансплантација (CLAD), зголемен ризик од опортунистички инфекции, рак и хронични здравствени проблеми поврзани со имуносупресија, постои ветување за подобрување на преживувањето и квалитетот на животот на пациентите преку избор на вистински примател. Иако трансплантациите на бели дробови стануваат сè почести низ целиот свет, бројот на операции сè уште не е во чекор со растечката побарувачка. Овој преглед се фокусира на моменталната состојба и неодамнешните достигнувања во трансплантацијата на белите дробови, како и на идните можности за ефикасно спроведување на оваа предизвикувачка, но потенцијално животно-менлива терапија.
Евалуација и селекција на потенцијални приматели
Бидејќи соодветните бели дробови од донор се релативно ретки, центрите за трансплантација се етички обврзани да доделуваат донорски органи на потенцијални приматели кои најверојатно ќе добијат нето корист од трансплантацијата. Традиционалната дефиниција за таквите потенцијални приматели е дека тие имаат проценето поголем од 50% ризик од смрт од белодробна болест во рок од 2 години и поголема од 80% шанса да преживеат 5 години по трансплантацијата, претпоставувајќи дека трансплантираните бели дробови се целосно функционални. Најчестите индикации за трансплантација на бели дробови се белодробна фиброза, хронична опструктивна белодробна болест, белодробна васкуларна болест и цистична фиброза. Пациентите се упатуваат врз основа на намалена функција на белите дробови, намалена физичка функција и прогресија на болеста и покрај максималната употреба на лекови и хируршки терапии; Исто така, се земаат предвид и други критериуми специфични за болеста. Прогностичките предизвици поддржуваат стратегии за рано упатување кои овозможуваат подобро советување за односот ризик-корист за да се подобри информираното заедничко донесување одлуки и можноста за промена на потенцијалните бариери за успешни исходи од трансплантација. Мултидисциплинарниот тим ќе ја процени потребата за трансплантација на бели дробови и ризикот на пациентот од посттрансплантациски компликации поради употреба на имуносупресиви, како што е ризикот од потенцијално опасни по живот инфекции. Скринингот за дисфункција на екстрапулмоналните органи, физичката кондиција, менталното здравје, системскиот имунитет и ракот е од клучно значење. Специфичните проценки на коронарните и церебралните артерии, функцијата на бубрезите, здравјето на коските, функцијата на хранопроводот, психосоцијалниот капацитет и социјалната поддршка се од клучно значење, а се внимава и на одржувањето на транспарентноста за да се избегнат нееднаквости при утврдувањето на соодветноста за трансплантација.
Повеќекратните фактори на ризик се поштетни од единечните фактори на ризик. Традиционалните пречки за трансплантација вклучуваат напредна возраст, дебелина, историја на рак, критична болест и придружни системски заболувања, но овие фактори неодамна беа доведени во прашање. Возраста на примателите постојано се зголемува и до 2021 година, 34% од примателите во Соединетите Американски Држави ќе бидат постари од 65 години, што укажува на зголемен акцент на биолошката возраст во однос на хронолошката возраст. Сега, покрај шестминутното одење, често постои поформална проценка на кршливоста, фокусирајќи се на физичките резерви и очекуваните одговори на стресорите. Кршливоста е поврзана со лоши исходи по трансплантацијата на белите дробови, а кршливоста обично е поврзана со составот на телото. Методите за пресметување на дебелината и составот на телото продолжуваат да се развиваат, фокусирајќи се помалку на БМИ, а повеќе на содржината на масти и мускулната маса. Се развиваат алатки кои ветуваат квантифицирање на колебањето, олигомиозата и отпорноста за подобро да се предвиди способноста за закрепнување по трансплантацијата на белите дробови. Со преоперативната рехабилитација на белите дробови, можно е да се модифицира составот на телото и дебилитацијата, со што се подобруваат исходите.
Во случај на акутна критична болест, одредувањето на степенот на ослабеност и способноста за закрепнување е особено предизвикувачки. Трансплантациите кај пациенти кои примаат механичка вентилација претходно беа ретки, но сега стануваат сè почести. Покрај тоа, употребата на екстракорпорална животна поддршка како преоден третман пред трансплантација се зголеми во последниве години. Напредокот во технологијата и васкуларниот пристап им овозможија на свесните, внимателно одбрани пациенти кои се подложени на екстракорпорална животна поддршка да учествуваат во процедури за информирана согласност и физичка рехабилитација и да постигнат резултати по трансплантацијата слични на оние на пациентите на кои не им била потребна екстракорпорална животна поддршка пред трансплантацијата.
Истовремената системска болест претходно се сметаше за апсолутна контраиндикација, но нејзиното влијание врз резултатите по трансплантацијата сега мора специфично да се оцени. Со оглед на тоа што имуносупресијата поврзана со трансплантацијата ја зголемува веројатноста за повторна појава на рак, претходните упатства за претходно постоечки малигни заболувања го нагласуваа условот пациентите да не страдаат од рак пет години пред да бидат ставени на листата на чекање за трансплантација. Меѓутоа, како што терапиите за рак стануваат поефикасни, сега се препорачува да се процени веројатноста за повторна појава на рак врз основа на специфичен пациент. Системската автоимуна болест традиционално се сметаше за контраиндицирана, став што е проблематичен бидејќи напредната белодробна болест има тенденција да го ограничува животниот век на таквите пациенти. Новите упатства препорачуваат трансплантацијата на белите дробови да биде претходена од поцелна проценка и третман на болеста за да се намалат манифестациите на болеста што можат негативно да влијаат на резултатите, како што се проблемите со хранопроводот поврзани со склеродерма.
Циркулирачките антитела против специфични HLA подкласи можат да предизвикаат кај некои потенцијални приматели алергии на специфични донорски органи, што резултира со подолго време на чекање, намалена веројатност за трансплантација, акутно отфрлање на органи и зголемен ризик од CLAD. Сепак, некои трансплантации помеѓу антитела на кандидати приматели и типови на донори постигнале слични резултати со предоперативни режими на десензитизација, вклучувајќи размена на плазма, интравенски имуноглобулин и анти-Б-клеточна терапија.
Избор и примена на белите дробови на донорот
Донацијата на органи е алтруистички чин. Добивањето согласност од донаторот и почитувањето на неговата автономија се најважните етички фактори. Белите дробови на донаторот може да бидат оштетени од траума на градниот кош, кардиопулмонална реанимација, аспирација, емболија, повреда или инфекција поврзана со вентилатор или неврогена повреда, па затоа многу бели дробови на донаторот не се погодни за трансплантација. ISHLT (Меѓународно здружение за трансплантација на срце и бели дробови)
Трансплантацијата на бели дробови ги дефинира општоприфатените критериуми за донор, кои варираат од центар за трансплантација до центар за трансплантација. Всушност, многу малку донори ги исполнуваат „идеалните“ критериуми за донација на бели дробови (Слика 2). Зголемено искористување на белите дробови од донорот е постигнато преку олабавување на критериумите за донор (т.е. донори кои не ги исполнуваат конвенционалните идеални стандарди), внимателна евалуација, активна грижа за донорот и ин витро евалуација (Слика 2). Историјата на активно пушење од страна на донорот е фактор на ризик за примарна дисфункција на графтот кај примателот, но ризикот од смрт од употребата на такви органи е ограничен и треба да се спореди со последиците од смртноста од долго чекање за бели дробови од донор од никогаш непушач. Употребата на бели дробови од постари (постари од 70 години) донори кои се ригорозно избрани и немаат други фактори на ризик може да постигне слични резултати во однос на преживувањето на примателот и функцијата на белите дробови како оние од помладите донори.
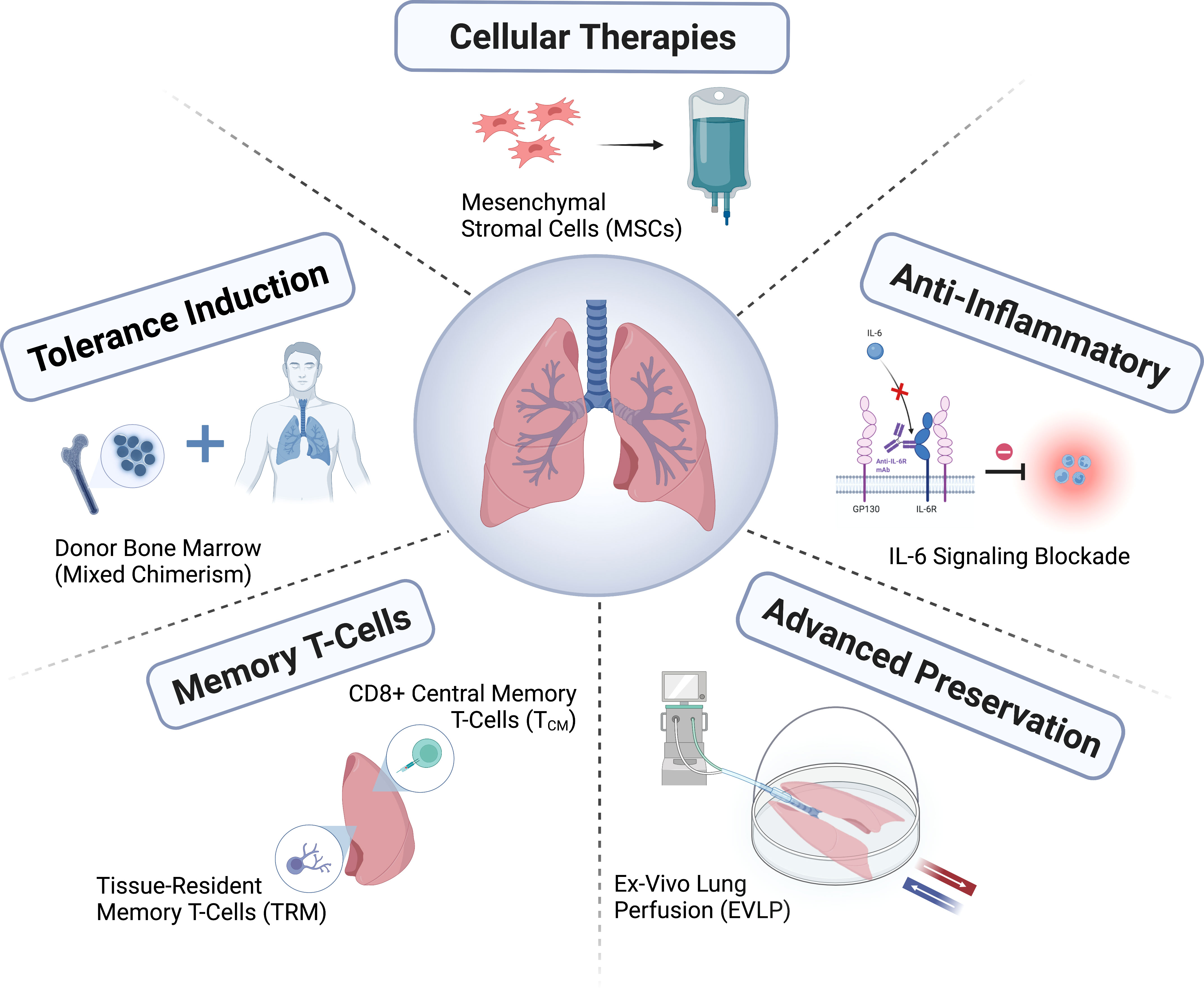
Соодветната грижа за повеќекратни донори на органи и разгледувањето на можна донација на бели дробови се од суштинско значење за да се осигури дека белите дробови на донорот имаат голема веројатност да бидат погодни за трансплантација. Иако малку од белите дробови што моментално се обезбедени ја исполнуваат традиционалната дефиниција за идеални бели дробови на донор, олабавувањето на критериумите надвор од овие традиционални критериуми би можело да доведе до успешно користење на органите без да се компромитираат резултатите. Стандардизираните методи за зачувување на белите дробови помагаат да се заштити интегритетот на органот пред да се имплантира кај примателот. Органите можат да се транспортираат во установи за трансплантација под различни услови, како што се криостатско зачувување или механичка перфузија при хипотермија или нормална телесна температура. Белите дробови што не се сметаат за погодни за итна трансплантација може дополнително објективно да се оценат и може да се третираат со ин витро перфузија на белите дробови (EVLP) или да се конзервираат подолги временски периоди за да се надминат организациските бариери за трансплантација. Видот на трансплантација на бели дробови, постапката и интраоперативната поддршка зависат од потребите на пациентот и искуството и преференциите на хирургот. За потенцијални приматели на трансплантација на бели дробови чија болест драматично се влошува додека чекаат трансплантација, екстракорпоралната животна поддршка може да се смета како преоден третман пред трансплантација. Раните постоперативни компликации може да вклучуваат крварење, опструкција на дишните патишта или васкуларна анастомоза и инфекција на раната. Оштетувањето на френичниот или вагусниот нерв во градите може да доведе до други компликации, влијаејќи на функцијата на дијафрагмата и празнењето на желудникот, соодветно. Белите дробови на донорот може да имаат рана акутна повреда на белите дробови по имплантацијата и реперфузијата, т.е. дисфункција на примарниот графт. Значајно е да се класифицира и третира сериозноста на дисфункцијата на примарниот графт, која е поврзана со висок ризик од рана смрт. Бидејќи потенцијалното оштетување на белите дробови на донорот се јавува во рок од неколку часа од првичната повреда на мозокот, управувањето со белите дробови треба да вклучува соодветни поставки за вентилација, алвеоларна реекспанзија, бронхоскопија и аспирација и лаважа (за земање примероци од култури), управување со течностите на пациентот и прилагодување на положбата на градите. ABO е скратеница од крвна група А, Б, AB и О, CVP е скратеница од централен венски притисок, DCD е скратеница од донор на бели дробови од срцева смрт, ECMO е скратеница од екстракорпорална мембранска оксигенација, EVLW е скратеница од екстраваскуларна пулмонална вода, PaO2/FiO2 е сразмер на артерискиот парцијален притисок на кислородот кон концентрацијата на вдишан кислород, а PEEP е скратеница од позитивен притисок на крајот на експирацијата. PiCCO го претставува срцевиот минутен волумен на брановата форма на индексот на пулсот.
Во некои земји, употребата на контролирани бели дробови од донор (DCD) се зголеми на 30-40% кај пациенти со срцева смрт, а постигнати се слични стапки на акутно отфрлање на органи, CLAD и преживување. Традиционално, органите од донори инфицирани со заразен вирус треба да се избегнуваат за трансплантација на неинфицирани приматели; Меѓутоа, во последниве години, антивирусните лекови кои дејствуваат директно против вирусот на хепатитис Ц (HCV) овозможија белите дробови на донори позитивни на HCV безбедно да се трансплантираат кај HCV-негативни приматели. Слично на тоа, белите дробови на донори позитивни на вирусот на човечка имунодефициенција (HIV) можат да се трансплантираат кај ХИВ-позитивни приматели, а белите дробови на донори позитивни на вирусот на хепатитис Б (HBV) можат да се трансплантираат кај приматели кои се вакцинирани против HBV и кај оние кои се имуни. Има извештаи за трансплантација на бели дробови од активни или претходни донори инфицирани со SARS-CoV-2. Потребни ни се повеќе докази за да ја утврдиме безбедноста на инфицирање на белите дробови на донори со заразни вируси за трансплантација.
Поради сложеноста на добивањето повеќе органи, тешко е да се процени квалитетот на белите дробови на донорот. Користењето на систем за перфузија на белите дробови in vitro за евалуација овозможува подетална проценка на функцијата на белите дробови на донорот и потенцијалот за нејзино поправање пред употреба (Слика 2). Бидејќи белите дробови на донорот се многу подложни на повреда, системот за перфузија на белите дробови in vitro обезбедува платформа за администрирање на специфични биолошки терапии за поправка на оштетените бели дробови на донорот (Слика 2). Две рандомизирани испитувања покажаа дека перфузијата на белите дробови на белите дробови на донорот in vitro со нормална телесна температура што ги исполнува конвенционалните критериуми е безбедна и дека тимот за трансплантација може да го продолжи времето на зачувување на овој начин. Зачувувањето на белите дробови на донорот при повисока хипотермија (6 до 10°C) наместо од 0 до 4°C на мраз е објавено дека го подобрува митохондријалното здравје, го намалува оштетувањето и ја подобрува функцијата на белите дробови. За полуселективни дневни трансплантации, објавено е дека подолгото зачувување преку ноќ постигнува добри резултати по трансплантацијата. Во тек е големо испитување за неинфериорна безбедност кое го споредува зачувувањето на 10°C со стандардна криопрезервација (регистрациски број NCT05898776 на ClinicalTrials.gov). Луѓето сè повеќе го промовираат навременото обновување на органите преку центри за грижа за повеќекратни донори на органи и подобрување на функцијата на органите преку центри за поправка на органи, така што органи со подобар квалитет можат да се користат за трансплантација. Влијанието на овие промени врз екосистемот на трансплантација сè уште се оценува.
За да се зачуваат контролираните органи на DCD, локалната перфузија на нормална телесна температура in situ преку екстракорпорална мембранска оксигенација (ECMO) може да се користи за проценка на функцијата на абдоминалните органи и поддршка на директното стекнување и зачувување на торакалните органи, вклучувајќи ги и белите дробови. Искуството со трансплантација на бели дробови по локална перфузија на нормална телесна температура во градите и абдоменот е ограничено, а резултатите се мешани. Постојат загрижености дека оваа постапка може да предизвика штета кај починатите донори и да ги наруши основните етички принципи на земање органи; Затоа, локалната перфузија на нормална телесна температура сè уште не е дозволена во многу земји.
Рак
Инциденцата на рак кај популацијата по трансплантација на бели дробови е поголема отколку кај општата популација, а прогнозата има тенденција да биде лоша, сочинувајќи 17% од смртните случаи. Ракот на белите дробови и посттрансплантната лимфопролиферативна болест (PTLD) се најчестите причини за смрт поврзана со рак. Долгорочната имуносупресија, ефектите од претходното пушење или ризикот од основно белодробно заболување, сите водат до ризик од развој на рак на белите дробови кај сопствените бели дробови на еден примател на белите дробови, но во ретки случаи, субклиничкиот рак на белите дробови пренесен од донор може да се појави и кај трансплантирани бели дробови. Немеланомскиот рак на кожата е најчестиот рак кај примателите на трансплантација, па затоа е од суштинско значење редовното следење на ракот на кожата. B-клеточниот PTLD предизвикан од вирусот Епштајн-Бар е важна причина за болест и смрт. Иако PTLD може да се реши со минимална имуносупресија, обично е потребна терапија насочена кон B-клетки со ритуксимаб, системска хемотерапија или и двете.
Преживување и долгорочни исходи
Преживувањето по трансплантација на бели дробови останува ограничено во споредба со други трансплантации на органи, со медијана од 6,7 години, а постигнат е мал напредок во долгорочните исходи кај пациентите во текот на три децении. Сепак, многу пациенти доживеале значителни подобрувања во квалитетот на живот, физичката состојба и другите исходи пријавени од пациентите; Со цел да се спроведе посеопфатна проценка на терапевтските ефекти од трансплантацијата на бели дробови, потребно е да се обрне поголемо внимание на исходите пријавени од овие пациенти. Важна неисполнета клиничка потреба е да се справиме со смртта на примателот од фатални компликации од одложено откажување на графтот или продолжена имуносупресија. За примателите на трансплантација на бели дробови, треба да се обезбеди активна долгорочна нега, што бара тимска работа за заштита на целокупното здравје на примателот преку следење и одржување на функцијата на графтот од една страна, минимизирање на несаканите ефекти од имуносупресијата и поддршка на физичкото и менталното здравје на примателот од друга страна (Слика 1).
Идна насока
Трансплантацијата на бели дробови е третман кој помина долг пат за кратко време, но сè уште не го достигна својот полн потенцијал. Недостатокот на соодветни бели дробови од донори останува голем предизвик, а сè уште се развиваат нови методи за проценка и грижа за донорите, лекување и поправка на белите дробови од донори и подобрување на зачувувањето на донорите. Потребно е да се подобрат политиките за распределба на органи преку подобрување на усогласувањето помеѓу донорите и примателите за понатамошно зголемување на нето придобивките. Постои растечки интерес за дијагностицирање на отфрлање или инфекција преку молекуларна дијагностика, особено со слободна ДНК добиена од донор, или за водење на минимизирање на имуносупресијата; Сепак, корисноста на оваа дијагностика како додаток на тековните методи за клиничко следење на графтот сè уште треба да се утврди.
Областа на трансплантација на бели дробови се разви преку формирање на конзорциуми (на пр., регистрациски број на ClinicalTrials.gov NCT04787822; https://lungtransplantconsortium.org) начин на заедничка работа, ќе помогне во превенцијата и третманот на примарната дисфункција на графтот, прогнозирање на CLAD, рана дијагноза и внатрешни точки (ендотипизација), рафинирање на синдромот. Постигнат е побрз напредок во проучувањето на примарната дисфункција на графтот, отфрлање со посредство на антитела, ALAD и механизмите на CLAD. Минимизирањето на несаканите ефекти и намалувањето на ризикот од ALAD и CLAD преку персонализирана имуносупресивна терапија, како и дефинирање на исходи фокусирани на пациентот и нивно вклучување во мерките за исходот, ќе биде клучно за подобрување на долгорочниот успех на трансплантацијата на бели дробови.
Време на објавување: 23 ноември 2024 година